L’imagerie médicale joue un rôle important dans la prise en charge des patients atteints de cancer et est indispensable à la planification, à l’administration et à l’évaluation des traitements de radiothérapie. L’intégration de techniques d’imagerie de pointe dans la radiothérapie a révolutionné les soins du cancer et a contribué à l’amélioration des résultats pour les patients. L’imagerie médicale sert notamment aux fins suivantes :
Évaluation de la localisation et de la propagation de la maladie
L’imagerie médicale aide à déterminer si le cancer est à un stade précoce ou s’il s’est propagé à d’autres parties du corps. Les procédures guidées par l’image, telles que les biopsies, sont peu invasives et sont nécessaires pour un diagnostic précis des tissus.
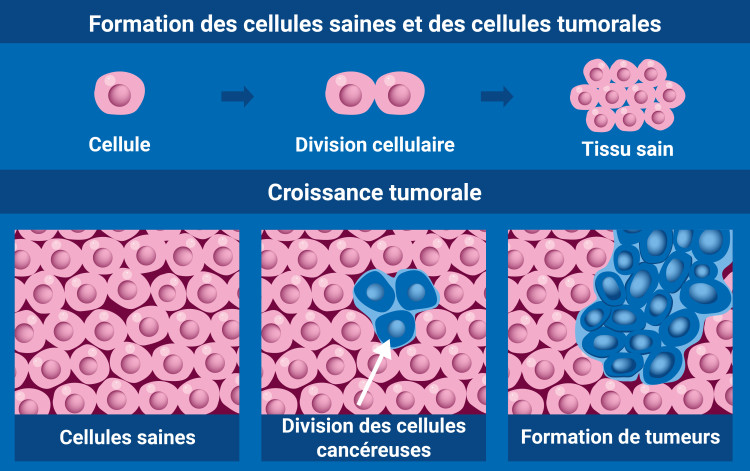
Les techniques d’imagerie médicale, telles que la tomodensitométrie, l’échographie, l’imagerie par résonance magnétique (IRM) et la tomographie à émission de positons (PET), sont essentielles pour établir un diagnostic précis du cancer et en déterminer le stade. Elles aident à localiser la tumeur, à déterminer sa taille et son stade d’évolution, ainsi que son lien avec les organes adjacents et la présence de métastases.
Planification du traitement
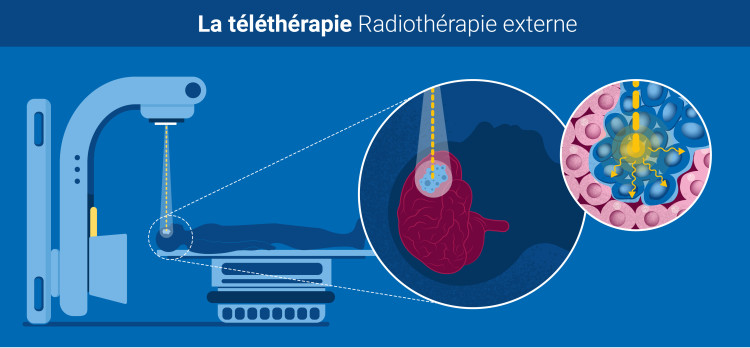
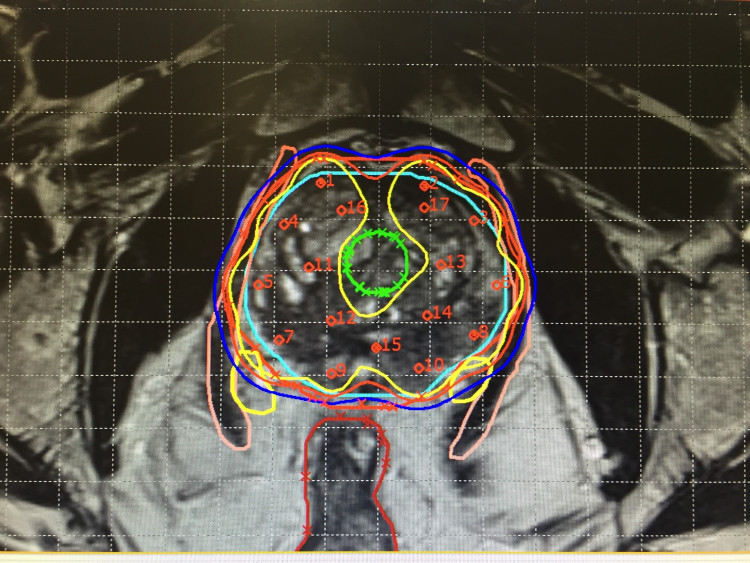
L’imagerie médicale aide également à planifier différentes étapes du traitement : prise de médicaments, radiothérapie, chirurgie ou, dans certains cas, soins palliatifs. Lors de la planification de la radiothérapie, l’imagerie médicale génère des images 3D de la tumeur, permettant de mieux cibler la tumeur par radiothérapie tout en limitant les dommages aux tissus sains.
La radiothérapie guidée par l’image (IGRT) fait appel à l’imagerie médicale en temps réel dans le processus de radiothérapie pour veiller à la précision et à la régularité de l’administration des doses de rayonnements.